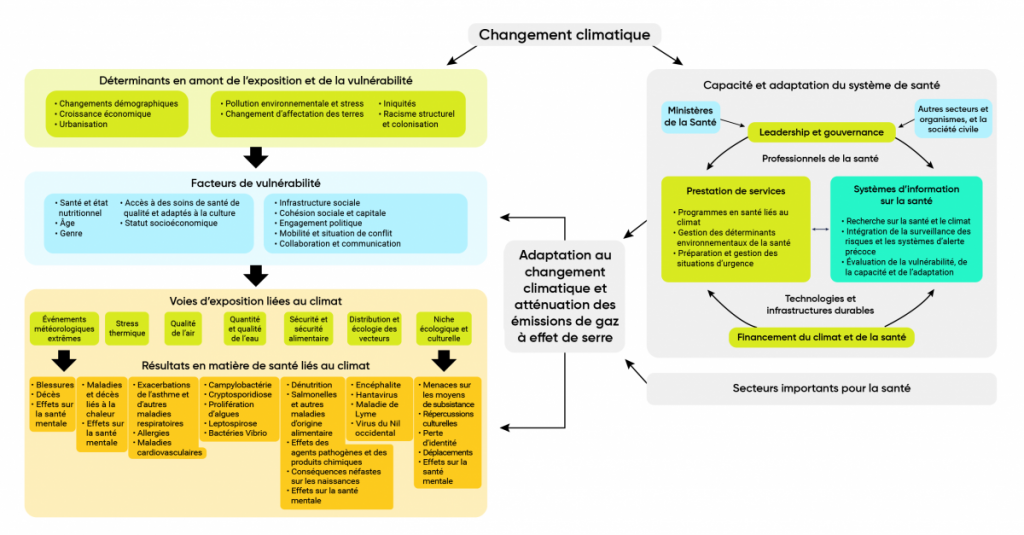
Des rapports publiés par le Groupe d’experts intergouvernemental sur l’évolution du climat (GIEC) (Confalonieri et coll., 2007; Smith et coll., 2014; OMS, 2014; OMS, 2018) et des études connexes (Watts et coll., 2015; Crimmins et coll., 2016; Watts et coll., 2018) ont fourni des données probantes sur les risques des changements climatiques pour la santé et sur les voies d’exposition. Les facteurs climatiques causant des problèmes de santé, qu’il faut comprendre pour prendre des mesures d’adaptation, sont complexes et dépendent d’un éventail de déterminants de la santé et d’autres facteurs situationnels, comportementaux et organisationnels (figure 1.3). Il s’agit d’un défi pour les responsables de la santé publique qui doivent gérer les risques actuels pour la santé et les impacts prévus, grâce à des partenariats étroits qu’ils devront établir avec des intervenants de divers secteurs, notamment du secteur de la santé.
Les facteurs en amont liés à diverses tendances, comme la croissance démographique, l’essor économique, l’urbanisation, le colonialisme et le racisme, peuvent exercer des pressions sur un éventail d’éléments pouvant accroître ou atténuer la vulnérabilité aux impacts des changements climatiques sur la santé. Les changements climatiques peuvent avoir des effets directs ou indirects sur la santé par le biais d’une gamme de voies d’exposition à mesure que les températures continuent d’augmenter, que les régimes de précipitation changent et que les événements météorologiques extrêmes sont de plus en plus fréquents et sévères et entraînent plus de catastrophes naturelles (GIEC, 2012; Smith et coll., 2014; Watts et coll., 2015; Hoegh-Guldberg et coll., 2018).
Les impacts directs sur la santé peuvent comprendre les maladies non transmissibles (p. ex., les maladies respiratoires et cardiovasculaires et les impacts sur la santé mentale) et des blessures et des décès associés aux événements météorologiques extrêmes comme les feux de forêt, les tempêtes, les événements de chaleur extrême, les inondations et les sécheresses. Les effets moins évidents des changements climatiques sur la santé ont trait aux changements associés aux écosystèmes qui favorisent la propagation des maladies, des agents pathogènes ou des contaminants à l’humain, par exemple, la propagation de maladies à transmission vectorielle dans de nouvelles régions géographiques, l’accroissement de la pollution hydrique et atmosphérique et des températures plus chaudes, ou de plus grands risques pour l’insécurité alimentaire. Les changements climatiques augmentent la vulnérabilité à de multiples aléas simultanés qui menacent la santé (Mora et coll., 2018), et le réchauffement planétaire continu au-delà de 1,5 °C augmente les risques de dépassement de seuils critiques qui entraîneraient une dégradation plus importante des systèmes naturels et des sociétés humaines (Haines et Ebi, 2019).
Les services de santé et les services sociaux jouent un rôle important dans la protection des Canadiens et des Canadiennes contre les impacts des changements climatiques. Ils représentent les premières lignes de défense, que ce soit par la prévention primaire (p. ex., la réduction des émissions de GES dans les soins de santé et l’atténuation de l’effet des îlots de chaleur urbains), la prévention secondaire (p. ex., les systèmes d’alerte précoce et les campagnes de sensibilisation publique) ou la prévention tertiaire (p. ex., le traitement des blessures et des maladies liées aux aléas climatiques) (voir le chapitre 10 : Adaptation et résilience des systèmes de santé). La défaillance de ces services pendant un événement extrême ou une capacité moindre de fournir des services au fil du temps auraient des impacts directs sur la santé et le bien-être. On cerne davantage les impacts que peuvent avoir les changements climatiques sur les réseaux de santé (OMS, 2015; Balbus et coll., 2016; Haines et Ebi, 2019) comme le prouvent les récentes catastrophes, comme les ouragans Katrina et Sandy aux États-Unis (Health Care Without Harm, 2018) et les feux de forêt catastrophiques en Alberta et en Colombie-Britannique (Purdy, 2016; Toews, 2018).
Certaines populations au Canada et ailleurs subissent un fardeau disproportionné des impacts des changements climatiques sur la santé (Berry et coll., 2014; Hoegh-Guldberg et coll., 2018; Shultz et coll., 2020) (voir le chapitre 2 : Changements climatiques et santé des Autochtones du Canada; le chapitre 9 : Changements climatiques et équité en santé). À l’échelle mondiale, on estime que les enfants subissent, dans une mesure de 88 %, le fardeau des maladies liées aux changements climatiques (OMS et Programme des Nations Unies pour l’environnement [PNUE], 2010). Les changements climatiques menacent la santé des gens dans tous les pays. Certaines forces dynamiques qui entraînent des risques, comme les maladies infectieuses, les effets sur les systèmes hydriques et alimentaires, ou les perturbations de la chaîne d’approvisionnement, peuvent transcender les frontières (Balbus et coll., 2016; Friel, 2019) et toucher les Canadiens et les Canadiennes.
Les changements climatiques augmentent le risque de crises humanitaires (Jochum et coll., 2018) et menacent les avancées réalisées en matière de santé à l’échelle du globe réalisées au cours du siècle dernier (Smith et coll., 2014). Entre 2014 et 2017, les chocs liés aux changements climatiques ont contribué en partie à l’augmentation du nombre de personnes souffrant d’insécurité alimentaire dans le monde, qui a atteint plus de 800 millions, soit une croissance allant de 37 à 122 millions (Commission mondiale pour l’adaptation [GCA], 2019). À l’échelle mondiale, on estime que 200 millions de personnes par année d’ici 2050 pourraient avoir besoin d’aide humanitaire internationale en raison des impacts des changements climatiques, ce qui représente presque le double du nombre de personnes (108 millions) qui ont eu besoin d’aide en 2018 pour se rétablir des inondations, des tempêtes et des feux de forêt (Fédération internationale des Sociétés de la Croix-Rouge et du Croissant-Rouge [FISCR], 2019). Il existe des liens possibles entre les aléas causés par le climat et la migration humaine (Haut-Commissariat des Nations Unies pour les réfugiés [HCR], 2015; Haines et Ebi, 2019; McLeman, 2020), par exemple, les sécheresses de 2018 en Amérique centrale ont coïncidé avec des schémas de migration internationale (Centre de recherche sur épidémiologie des catastrophes [CRED], 2019). Les impacts ont également été liés aux conflits (Schleussner et coll., 2016; Werrell et Femia, 2017), par exemple, les sécheresses en Éthiopie ont été indirectement liées à la baisse de la sécurité alimentaire et aux zones de conflits (OMS, 2018) et la sécheresse de 2006 en Syrie a contribué à la détérioration de la conjoncture économique et au conflit qui a suivi (Gleick, 2014; Kelley et coll., 2015).
Les changements climatiques sont considérés comme un « multiplicateur de menaces » (Hallegatte et coll., 2015) et devraient entraîner une augmentation de la pauvreté, des déplacements et de la migration forcée chez de nombreuses populations (Hoegh-Guldberg et coll., 2018). Ces changements climatiques sont reconnus comme une question de sécurité sanitaire nationale de plus en plus importante, étant donné l’interaction réciproque entre les changements climatiques et les maladies infectieuses, y compris les pandémies (Hawa, 2017) (voir le chapitre 6 : Maladies infectieuses). Cependant, la façon dont les chocs et les tensions liés aux changements climatiques peuvent aggraver d’autres déterminants de conflit et de migration est complexe, tout comme les répercussions sur la santé humaine, et la recherche dans ces domaines en est encore à ses débuts (Hsiang, 2013; Bowles et coll., 2015).
Les impacts sur la santé des populations et des collectivités peuvent être immédiats ou durer des années (p. ex., les maladies non transmissibles comme la santé mentale; voir le chapitre 4 : Santé mentale et bien-être), ou peuvent avoir une longue durée de vie, être multigénérationnelles ou irréversibles, comme les effets sur les cultures ou la perte de cultures (OMS, 2018) (voir le chapitre 2 : Changements climatiques et santé des Autochtones du Canada). De plus, les chercheurs commencent à établir un lien direct entre les changements climatiques et des phénomènes particuliers qui ont eu un effet sur la santé. Par exemple, certains événements météorologiques extrêmes, notamment les conditions chaudes et sèches qui ont contribué aux feux de forêt exceptionnels en Colombie-Britannique en 2016, ou la vague de chaleur record dans cette province en juin 2021, sont reliés aux changements climatiques (Herring et coll., 2018; World Weather Attribution, 2021), et ont ainsi permis aux chercheurs d’établir des liens avec les impacts sur la santé de tels événements (Ebi et coll., 2017; Hoegh-Guldberg et coll., 2018). De plus, Vicedo-Cabrera et coll. (2021) estiment qu’entre 1991 et 2018, 38,5 % de la mortalité liée à la chaleur dans 25 régions métropolitaines de recensement du Canada pourrait être attribuée aux changements climatiques d’origine humaine.
Les scientifiques en apprennent aussi davantage sur les avantages accessoires à court et à long terme très considérables pour la santé que procurent des mesures d’atténuation des GES bien conçues et des initiatives d’adaptation proactives dans d’autres secteurs. Les mesures en vue de lutter contre les changements climatiques dans les secteurs de l’agriculture, de l’eau et des services sanitaires, des infrastructures, de l’énergie, de l’urbanisme et des transports, par exemple, peuvent réduire la pollution de l’environnement et soutenir des modes de vie sains et des collectivités en santé (Haines et coll., 2009; Smith et coll., 2014; Martinez et coll., 2018). Les avantages possibles, comme la diminution des décès attribuables à la pollution atmosphérique, sont si importants que la Commission Lancet sur le climat et la santé a indiqué que les changements climatiques représentaient la plus grande possibilité pour la santé mondiale du XXIe siècle (Watts et coll., 2015, p. 1) (voir le chapitre 5 : Qualité de l’air). D’après les recherches, la valeur des avantages pour la santé découlant de politiques et d’activités qui visent les cibles de l’Accord de Paris de la Convention-cadre des Nations Unies sur les changements climatiques pourrait excéder les coûts pour un grand éventail de scénarios futurs (Markandya et coll., 2018). Le Canada est signataire de l’Accord de Paris et s’est engagé à réduire ses émissions de GES à 511 Mt d’équivalent de CO2 d’ici 2030 et à atteindre la cible de zéro émission nette d’ici 2050 (gouvernement du Canada, 2021).
L’infrastructure du système de santé et les services de santé au Canada sont touchés par les aléas causés par le climat; la réduction des pressions et des coûts pour les systèmes de santé découlant de l’amélioration de la santé de la population grâce à de telles mesures peut dégager des ressources nécessaires pour mettre en place des systèmes de santé résilients face aux changements climatiques et se remettre des impacts inévitables (Martinez et coll., 2018). Une meilleure compréhension de la façon d’évaluer la résilience des systèmes de santé aux changements climatiques (p. ex., les indicateurs), des outils pour faciliter l’adaptation requise, des rôles et des responsabilités des principaux intervenants et des possibilités de partenariat contribuera à renforcer les efforts de préparation (voir le chapitre 10 : Adaptation et résilience des systèmes de santé).